Transmisión del virus del Zika: región de las Américas, 15 de mayo del 2015-15 de diciembre del 2016
Semanal / 31 de marzo del 2017 / 66(12);329-334
Datos del artículo
Las vistas equivalen a las vistas de páginas más las descargas de PDFVistas:
Citas:
Métricas alternativas:
Detalles de la métricaJuniorcaius Ikejezie, MPH1; Craig N. Shapiro, MD2; Jisoo Kim1; Monica Chiu, MPH1; Maria Almiron, MS1; Ciro Ugarte, MD1; Marcos A. Espinal, MD, DrPH1; Sylvain Aldighieri, MD1 (ver las afiliaciones de los autores)
Ver la referencia bibliográfica sugeridaResumen
¿Qué se sabe sobre este tema?
El virus del Zika, un flavivirus que se transmite principalmente a través de los mosquitos Aedes, se ha propagado rápidamente por toda la región de las Américas desde 2015. Zika virus infection during pregnancy is a known cause of microcephaly and other congenital abnormalities, and infection is also associated with neurologic disorders, including Guillain-Barré syndrome (GBS).
¿Qué información agrega este informe?
Entre el 15 de mayo del 2015 y el 15 de diciembre del 2016, la transmisión autóctona del virus del Zika se había confirmado en 48 países y territorios en la región de las Américas. Los índices de la enfermedad por el virus del Zika alcanzaron su punto máximo en diferentes momentos y en diferentes subregiones. Durante este periodo, la tendencia en los casos de SGB reportados se equiparó con la de los casos de enfermedad por el virus del Zika.
¿Cuáles son las consecuencias para la práctica de salud pública?
Debido a la transmisión actual del virus del Zika, la aparición de las complicaciones asociadas y el riesgo de recurrencia de brotes de gran magnitud, los países en donde hay mosquitos de la especie Aedes deberían continuar con la vigilancia de la enfermedad por el virus del Zika, el SGB y las anormalidades congénitas, afianzar la capacidad de diagnóstico del virus del Zika y otros arbovirus por parte de los laboratorios y seguir implementando medidas de control de vectores y otras actividades de prevención.
El virus del Zika, un flavivirus transmitido por mosquitos que puede causar sarpullido con fiebre, emergió en la región de las Américas en la Isla de Pascua, Chile, en 2014 y en el norte de Brasil en 2015 (1). Como respuesta, en mayo del 2015, la Organización Panamericana de la Salud (OPS), que funciona como la Oficina de la Región de las Américas de la Organización Mundial de la Salud (OMS), emitió recomendaciones para mejorar la vigilancia por el virus del Zika. Subsequently, Brazilian investigators reported Guillain-Barré syndrome (GBS), which had been previously recognized among some patients with Zika virus disease, and identified an association between Zika virus infection during pregnancy and congenital microcephaly (2). El 1 de febrero del 2016, la OMS declaró que los conglomerados de casos de microcefalia asociados al virus del Zika y otros trastornos neurológicos representaban una emergencia de salud pública de interés internacional.* En marzo del 2016, la OPS elaboró definiciones de casos y directrices de vigilancia de la enfermedad por el virus del Zika y las complicaciones asociadas (3). El análisis de informes emitidos a la OPS por los países en la región o publicados en boletines epidemiológicos nacionales revelaron que la transmisión del virus del Zika se había extendido a 48 países y territorios en la región de las Américas para fines del 2016. Durante el 2016, los casos reportados de la enfermedad por el virus del Zika alcanzaron su punto máximo en diferentes momentos y en diferentes áreas. Debido a la transmisión actual y al riesgo de recurrencia de brotes de gran magnitud, se deben mantener los esfuerzos de respuesta, tales como la vigilancia de la enfermedad por el virus del Zika y sus complicaciones, el control de vectores y otras actividades de prevención.
Vigilancia epidemiológica
Los datos fueron suministrados a la OPS por las autoridades de salud a nivel nacional conforme a las Regulaciones Internacionales de Salud o tomados de informes públicos de los Ministerios de Salud. Los índices de incidencia semanales fueron calculados mediante los datos demográficos del 2016, excepto por los países que reportaron la circulación del virus del Zika en el 2015, para los que se utilizaron los datos demográficos promedio del 2015–2016.† En este informe, el conteo de casos del virus del Zika y del SGB asociados al virus del Zika representa los casos presuntos y confirmados en laboratorio. Dependiendo del país y territorio que reporta, la semana epidemiológica se refiere a la semana de aparición de la enfermedad o a la semana de informe. En Brasil, la enfermedad por el virus del Zika se convirtió en una afección de notificación obligatoria a nivel nacional en febrero del 2016 (4); como consecuencia, no estaba disponible el conteo de casos para el 2015.
Desde el 15 de mayo del 2015, cuando se confirmó la circulación del virus del Zika en Brasil, hasta el 15 de diciembre del 2016, se reportaron 707 133 casos autóctonos de infección por el virus del Zika en la región de las Américas, de los cuales 175 063 (25%) fueron clasificados como confirmados en laboratorio. Los casos autóctonos de infección por el virus del Zika fueron identificados en dos países (Brasil y Colombia) antes de octubre del 2015 ( figura 1). El virus del Zika posteriormente se propagó a través de la subregión andina,§ América Central y el Caribe (latino y no latino). Posteriormente en el 2016, se detectaron casos autóctonos en países del Cono Sur, excepto en Brasil, y parte de América del Norte. A partir de 15 diciembre del 2016, se reportó transmisión local en 48 países y territorios ¶ en la región de las Américas.
Desde el 15 de mayo del 2015 al 15 de diciembre del 2016, los índices de la enfermedad por el virus del Zika alcanzaron su punto máximo en diferentes momentos y en diferentes subregiones de las Américas ( figura 2). Tanto en el Cono Sur como en las subregiones andinas, los índices aumentaron en enero, alcanzaron su punto máximo en febrero y luego fueron disminuyendo progresivamente. En América Central, los índices alcanzaron su punto máximo en enero, seguido por un punto menos crítico en junio. En el Caribe no latino, se reportaron puntos críticos de incidencia de intensidad equiparable en febrero y en junio. En la subregión del Caribe latino, donde se registraron los índices más altos de casos reportados de la enfermedad por el virus del Zika, los índices comenzaron a aumentar en enero del 2016 y se mantuvieron en niveles altos hasta julio. Los índices reportados se mantuvieron relativamente bajos en América del Norte.
Hasta el 15 de diciembre del 2016, se reportaron más casos de SGB en 13 países y territorios con transmisión documentada del virus del Zika, en comparación con los datos del nivel de referencia.** Otros seis países y territorios reportaron casos de infección por el virus del Zika confirmados en laboratorio en al menos un paciente con SGB. La tendencia temporal en casos de SGB reportados en los 19 países se equiparó con la de los casos de enfermedad por el virus del Zika ( figura 3). Aunque se han reportado casos de microcefalia congénita y otras anormalidades neurológicas en bebés nacidos de madres infectadas por el virus del Zika durante el embarazo (5), las variables en los informes del síndrome congénito del virus del Zika no permiten una comparación de tendencias en las anormalidades congénitas reportadas dentro de la región.
Respuesta de salud pública
En diciembre del 2015, la OPS activó un sistema de manejo de incidentes para coordinar la respuesta al virus del Zika y elaborar un marco de medidas con cuatro pilares: 1) detección del virus de Zika y sus complicaciones, 2) prevención de nuevas infecciones, 3) provisión del cuidado y apoyo para las personas afectadas y sus respectivas familias, e 4) implementación de investigación para conocer la enfermedad y sus consecuencias (6). Se emitieron directrices para pruebas de laboratorio y vigilancia con el propósito de colaborar con las autoridades nacionales en la detección de casos de enfermedad por el virus del Zika y las complicaciones asociadas (3). Conjuntamente con los CDC, la OPS distribuyó herramientas de diagnóstico, incluido el kit de Trioplex para la detección molecular y los reactivos para pruebas serológicas, a 26 países y territorios. Se organizaron talleres entre varios países para ofrecer una capacitación en vigilancia y diagnóstico por laboratorio.
Hasta el 15 de diciembre del 2016, junto con la Red Mundial de Alerta y Respuesta ante Brotes (GOARN, por sus siglas en inglés), se llevaron a cabo 86 misiones en 30 países y territorios durante las cuales expertos técnicos, como epidemiólogos, entomólogos y virólogos, trabajaron con autoridades locales y nacionales para implementar medidas de prevención y control del virus del Zika. Se brindó asistencia a los países que conforman la OPS para la implementación de un cuidado de salud integral y servicios sociales para bebés con anormalidades congénitas. La OPS también apoyó el desarrollo de una agenda de investigación sobre el virus del Zika y protocolos estandarizados para llevar a cabo investigaciones epidemiológicas para caracterizar y evaluar el riesgo de complicaciones asociadas al virus del Zika (6–7).
Discusión
Desde la aparición del virus del Zika en Brasil, la cantidad de países y territorios que reportó casos de enfermedad por el virus del Zika aumentó rápidamente en la Región de las Américas. Probablemente varios factores contribuyeron para esta propagación acelerada. The absence of previous reports of Zika virus disease outbreaks in the region suggests that populations were immunologically naïve. La presencia de mosquitos de la especie Aedes aegypti en la mayoría de los países y territorios de la región de las Américas facilitó la transmisión local generalizada. Además, es probable que los altos niveles de viajes dentro de la región hayan favorecido la propagación a áreas que no se encontraban afectadas anteriormente.
Después de reportar una mayor cantidad de casos de enfermedad por el virus del Zika durante la primera mitad del 2016, la incidencia en todas las subregiones de la OPS disminuyó. Los motivos para que disminuya podrían ser la reducción en la cantidad de personas vulnerables y cambios meteorológicos o estacionales, principalmente en áreas con un clima que no es tropical, lo que llevaría a una menor densidad de Ae. aegypti. Las variaciones en estos factores entre países pueden dar lugar a las diferencias subregionales observadas en los patrones de incidencia.
En este análisis, el patrón temporal de los casos reportados de enfermedades por el virus del Zika se equiparó con el de los casos de SGB, un patrón que ha sido reportado anteriormente (8) y que ha sugerido una conexión entre el virus del Zika y el SGB. Se ha establecido una relación entre la infección por el virus del Zika durante el embarazo y la incidencia de anormalidades congénitas (9). A medida que avanza el conocimiento en esta área, será necesario adaptar la vigilancia de los defectos de nacimiento e incluir las anormalidades recientemente identificadas asociadas a la infección por el virus del Zika.
Continúa la transmisión del virus del Zika en la región de las Américas pero, desde el 15 de diciembre del 2016, la intensidad disminuyó. Se espera que el virus siga propagándose y posiblemente llegue a todas las áreas donde estén presentes los mosquitos Ae. aegypti. El futuro de los brotes del virus del Zika es incierto; no obstante, los brotes recurrentes causados por otros arbovirus transmitidos por la especie Aedes, incluido el dengue y el chikunguña, indican que es probable que también siga habiendo brotes del virus del Zika. Es necesario realizar una investigación adicional para determinar si se produce una transmisión en la población animal en la región de las Américas que pudiera contribuir a la transmisión en seres humanos.
Los resultados de este informe están sujetos al menos a cuatro limitaciones. Primero, los países y territorios variaron en la implementación de las definiciones de casos de la OPS, las pruebas de laboratorio y los procedimientos para el informe de casos. Una gran parte reportó todos los casos detectados, mientras que solo unos pocos reportaron solo casos confirmados en laboratorio y varios países y territorios reportaron casos antes de la elaboración de definiciones estandarizadas de casos de la OPS, lo que hace que sea difícil poder determinar la incidencia exacta de la enfermedad del virus del Zika. Segundo, dadas las similitudes en la presentación clínica, una cantidad desconocida de casos presuntos pudo haber sido causada por otros arbovirus que pudieron haber dado lugar a una sobreestimación de casos. Tercero, ciertos países y territorios no proporcionan informes semanales de casos y algunos reportaron casos por fecha de aparición, mientras que otros casos lo hicieron por fecha de notificación; es posible que estas diferencias pudieran afectar la forma general de las curvas epidémicas. Finalmente, en algunas áreas, los resultados pudieron haber sido afectados por la presentación de informes en forma incompleta o tardía de niveles subnacionales a nacionales relacionados con las diferencias en cuanto al tiempo que le llevó a aquellos países poder lograr una mayor capacidad para la vigilancia del virus del Zika y las pruebas de laboratorio.
El 18 de noviembre del 2016, la OMS declaró que el virus del Zika y las complicaciones asociadas siguen siendo un desafío importante para la salud pública que exige una medida coordinada a largo plazo pero ya no representan una emergencia de salud pública de interés internacional.†† Debido a la transmisión actual, la aparición de complicaciones asociadas y el riesgo de recurrencia de brotes de gran magnitud, los países y territorios en la región de las Américas y otras regiones donde hay vectores competentes deberían continuar con la vigilancia de la enfermedad por el virus del Zika y sus complicaciones e implementación de las medidas de control y prevención.
La respuesta de salud pública ante el virus del Zika, un flavivirus no reconocido anteriormente en la región de las Américas, ha supuesto un reto especial debido al conocimiento limitado acerca del virus, los modos de transmisión y las complicaciones asociadas. Las dificultades en la implementación efectiva de medidas para el control de vectores y la falta de vacunas y medicamentos antivirales han complicado aún más los esfuerzos de respuesta. La creación de sistemas nacionales de vigilancia y pruebas de laboratorio y la implementación de medidas de control y prevención han sido esenciales para la respuesta. Limitar la transmisión del virus del Zika y prevenir las complicaciones asociadas requerirán la constante implementación de la vigilancia de enfermedades arbovirales, la consolidación de la vigilancia por defectos de nacimiento y complicaciones neurológicas y la continuación del control de vectores y otras actividades de prevención.
Reconocimientos
Los Puntos Focales Nacionales de las Regulaciones Internacionales de Salud en la región de las Américas; las Secretarías de Salud de cada departamento, estado, distrito y municipio en los países y territorios en la región de las Américas. Archchun Ariyarajah, Haroldo Bezerra, Tshewang Dorji, Ricardo Fabrega, Leonardo Hernandez, Adam Katzenberg, Leticia Linn, Cristina Mana, Jairo Andres Mendez, Patricia Najera-Hamrick, Pilar Ramon-Pardo, Ludovic Reveiz, Angel Rodriguez, Organización Panamericana de la Salud, Washington, DC.
Autor responsable de la correspondencia: Juniorcaius Ikejezie, ikejezijun@paho.org.
1Organización Panamericana de la Salud, Washington, DC; 2División de Operaciones de Emergencia, Oficina de Preparación y Respuesta de Salud Pública, CDC.
* http://www.who.int/mediacentre/news/statements/2016/1st-emergency-committee-zika/en/.
†https://esa.un.org/unpd/wpp/index.htm.
§Southern Cone: Argentina; Brazil; Paraguay. Región andina: Bolivia; Colombia; Ecuador; Perú; Venezuela. América Central: Belice; Costa Rica; El Salvador; Guatemala; Honduras; Nicaragua; Panamá. El Caribe no latino: Anguila; Antigua y Barbuda; Aruba; Bahamas; Barbados; Bonaire, San Eustaquio y Saba; Islas Vírgenes Británicas; Islas Caimán; Curazao; Dominica; Granada; Guyana; Jamaica; Montserrat; San Cristóbal y Nieves; Santa Lucía; San Vicente y las Granadinas; Sint Maarten; Surinam; Trinidad y Tobago; Turcas y Caicos; Islas Vírgenes de EE. UU. Caribe latino: Cuba; República Dominicana; Guayana Francesa; Guadalupe; Haití; Isla de Martinica; Puerto Rico; San Bartolomé; San Martín. América del Norte: México; Estados Unidos.
¶ OPS cumple con las normas ISO (Organización Internacional de Estandarización) 3166 de las Divisiones de Estadística de las Naciones Unidas. La norma ISO 3166 agrupa las islas de Bonaire, San Eustaquio y Saba.
** Los países y territorios que reportaron un incremento en la incidencia de SGB y caso de infección por el virus del Zika confirmado en laboratorio en al menos un paciente con SGB: Brasil; Colombia; República Dominicana; El Salvador; Guayana Francesa, Guadalupe, Guatemala; Honduras; Jamaica; Martinica; Puerto Rico; Surinam; Venezuela. Los países y territorios que reportaron casos de infección por el virus del Zika confirmados en laboratorio en al menos un paciente con SGB: Bolivia; Costa Rica; Granada; Haití; México; Panamá.
††http://www.who.int/mediacentre/news/statements/2016/zika-fifth-ec/en/.
Referencias
- Lessler J, Chaisson LH, Kucirka LM, et al. Assessing the global threat from Zika virus. Science 2016;353:aaf8160. CrossRef PubMed
- Heukelbach J, Alencar CH, Kelvin AA, de Oliveira WK, Pamplona de Góes Cavalcanti L. Zika virus outbreak in Brazil. J Infect Dev Ctries 2016;10:116-20. CrossRef PubMed
- Pan American Health Organization. Guidelines for surveillance of Zika virus disease and its complications surveillance. Washington, DC: Pan American Health Organization; 2016.
- Brazil Ministry of Health. Procedures for Zika virus surveillance in Brazil. Brasilia, Brazil: Brazil Ministry of Health; 2016. http://portalarquivos.saude.gov.br/images/pdf/2016/marco/07/Nota-Informativa-zika.pdf
- Cuevas EL, Tong VT, Rozo N, et al. Preliminary report of microcephaly potentially associated with Zika virus infection during pregnancy-Colombia, January-November 2016. MMWR Morb Mortal Wkly Rep 2016;65:1409-13. CrossRef PubMed
- Pan American Health Organization. Strategy for enhancing national capacity to respond to Zika virus epidemic in the Americas. Washington, DC: Pan American Health Organization; 2016. http://www.paho.org/hq/index.php?option=com_docman&task=doc_view&Itemid=270&gid=33129&lang=en
- Pan American Health Organization. PAHO/WHO regional research agenda related to Zika virus infection. Development of a research agenda for characterizing the Zika outbreak and its public health implications in the Americas. Washington, DC: Pan American Health Organization; 2016. http://iris.paho.org/xmlui/handle/123456789/28285
- Dos Santos T, Rodriguez A, Almiron M, et al. Zika virus and the Guillain-Barré syndrome-case series from seven countries. N Engl J Med 2016;375:1598-601. CrossRef PubMed
- Rasmussen SA, Jamieson DJ, Honein MA, Petersen LR. Zika virus and birth defects-reviewing the evidence for causality. N Engl J Med 2016;374:1981-7. CrossRef PubMed
 FIGURA 1. Casos acumulativos presuntos y confirmados de la enfermedad por el virus del Zika por cada 100 000 habitantes - Región de las Américas,* octubre del 2015, enero del 2016 y diciembre del 2016
FIGURA 1. Casos acumulativos presuntos y confirmados de la enfermedad por el virus del Zika por cada 100 000 habitantes - Región de las Américas,* octubre del 2015, enero del 2016 y diciembre del 2016
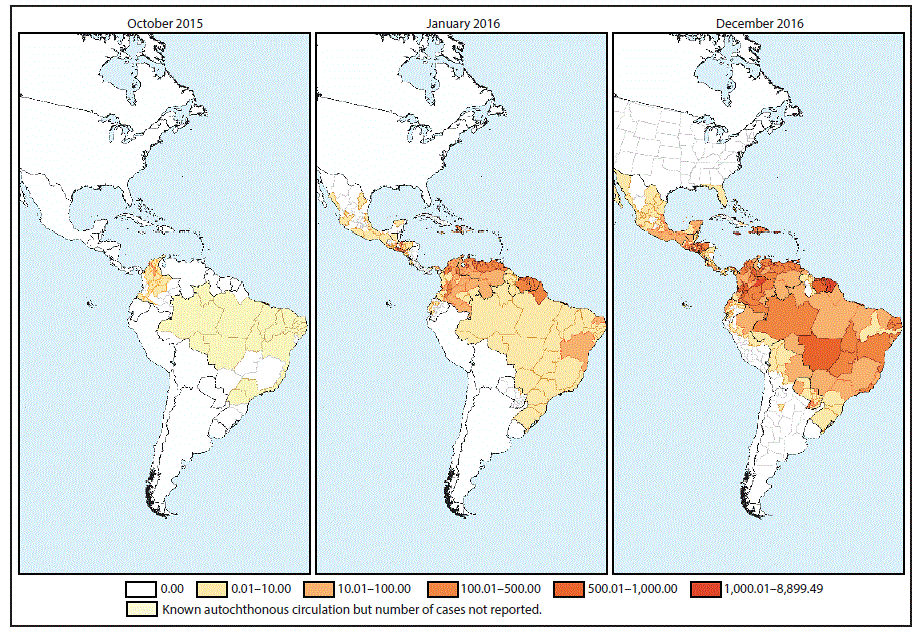
* Los mapas muestran las divisiones administrativas de primer nivel (estados, departamentos y provincias) con circulación del virus del Zika tal como lo reportaron oficialmente las autoridades de salud a nivel nacional. Donde no había datos disponibles sobre la incidencia de la enfermedad por el virus del Zika a nivel subnacional, se utilizó el índice de incidencia nacional para todo el país/territorio; el virus del Zika necesariamente no estuvo presente en toda el área sombreada.
La figura de arriba consta de tres mapas que muestran el índice de casos presuntos y confirmados de la enfermedad por el virus del Zika por cada 100 000 habitantes en la región de las Américas en octubre del 2015, enero del 2016 y diciembre del 2016.
 FIGURA 2. Casos presuntos y confirmados de la enfermedad por el virus del Zika por cada 100 000 habitantes, por subregión* y semana epidemiológica - Región de las Américas, mayo del 2015-diciembre del 2016
FIGURA 2. Casos presuntos y confirmados de la enfermedad por el virus del Zika por cada 100 000 habitantes, por subregión* y semana epidemiológica - Región de las Américas, mayo del 2015-diciembre del 2016
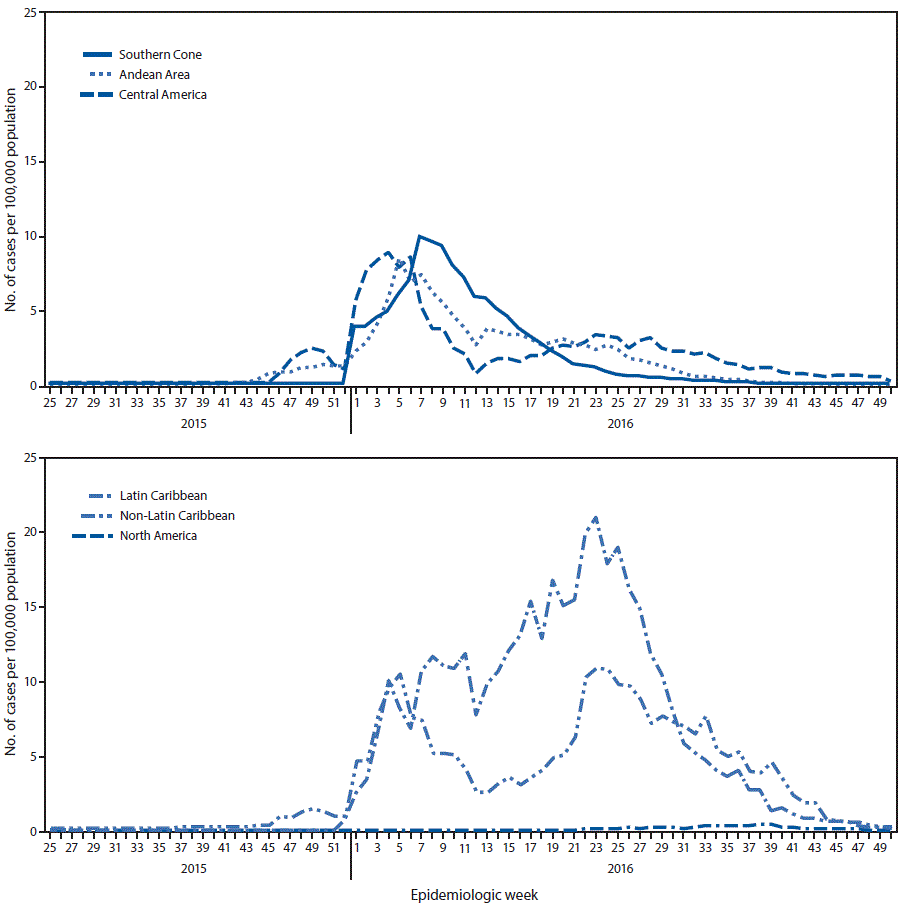
* Los siguientes países y territorios que reportan casos de enfermedad por el virus del Zika por cada semana epidemiológica fueron incluidos en esta figura. Cono Sur: Brasil; Paraguay. Región andina: Bolivia; Colombia; Ecuador; Perú; Venezuela.América Central: Belice; Costa Rica; El Salvador; Guatemala; Honduras; Panamá. El Caribe no latino: Anguila; Antigua y Barbuda; Aruba; Barbados; Bonaire, San Eustaquio y Saba; Islas Vírgenes Británicas; Islas Caimán; Dominica; Granada; Guyana; Jamaica; Montserrat; San Cristóbal y Nieves; San Vicente y las Granadinas; Sint Maarten; Surinam; Trinidad y Tobago; Turcas y Caicos. Caribe latino: República Dominicana; Guayana Francesa; Guadalupe; Haití; Isla de Martinica; San Bartolomé; San Martín. América del Norte: México.
La figura de arriba es un gráfico de líneas de dos paneles. El panel superior muestra el índice de casos presuntos y confirmados de enfermedad por el virus del Zika por cada 100 000 habitantes en tres subregiones de la región de las Américas durante mayo del 2015-diciembre del 2016. El panel inferior muestra el índice en otras tres subregiones.
 FIGURA 3. Casos presuntos y confirmados de la enfermedad por el virus del Zika* y síndrome de Guillain-Barré,† por semana epidemiológica - Región de las Américas, mayo del 2015-diciembre del 2016
FIGURA 3. Casos presuntos y confirmados de la enfermedad por el virus del Zika* y síndrome de Guillain-Barré,† por semana epidemiológica - Región de las Américas, mayo del 2015-diciembre del 2016
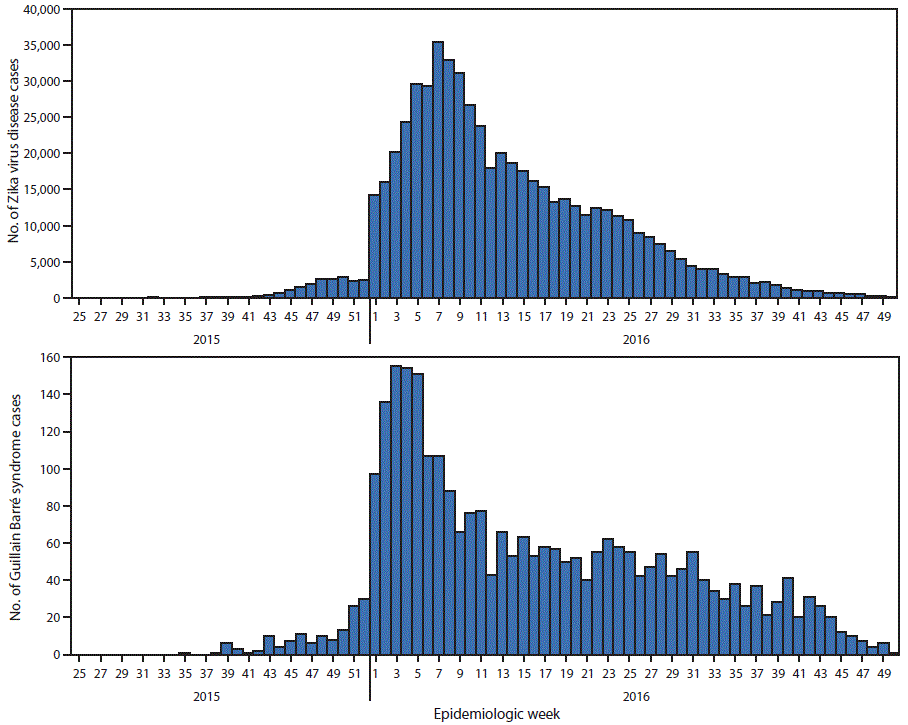
* Los siguientes países y territorios que reportan casos de enfermedad por el virus del Zika por cada semana epidemiológica fueron incluidos en esta figura: Anguila, Antigua y Barbuda, Aruba; Barbados, Belice, Bolivia, Bonaire, San Eustaquio y Saba, Brasil, Islas Caimán, Colombia, Costa Rica, Dominica, República Dominicana, Ecuador, El Salvador, Guayana Francesa, Granada, Guadalupe, Guatemala, Guyana, Haití, Honduras, Martinica, México, Montserrat, Panamá, Paraguay, Perú, San Bartolomé, San Cristóbal y Nieves, San Vicente y las Granadinas, Sint Maarten, San Martín, Surinam, Trinidad y Tobago, Islas Turcas y Caicos, Venezuela, Islas Vírgenes Británicas
† Los siguientes países y territorios que reportan casos del síndrome de Guillain-Barré por cada semana epidemiológica fueron incluidos en esta figura: Barbados, Belice, Bolivia, Colombia, Costa Rica, Dominica, República Dominicana, Ecuador, El Salvador, Granada, Guadalupe, Guatemala, Haití, Honduras, Jamaica, Isla de Martinica, México, Panamá, Paraguay, Puerto Rico, San Vicente y las Granadinas, Surinam, Venezuela.
La figura de arriba es un histograma de dos paneles. El panel superior muestra la cantidad de casos presuntos y confirmados de la enfermedad por el virus del Zika por semana epidemiológica en la región de las Américas durante mayo del 2015-diciembre del 2016. El panel inferior muestra la cantidad de casos de síndrome de Guillain-Barré por semana epidemiológica.
Citación sugerida para este artículo: Ikejezie J, Shapiro CN, Kim J, et al. Zika Virus Transmission - Region of the Americas, May 15, 2015-December 15, 2016. Informe Semanal de Morbilidad y Mortalidad (MMWR) 2017;66:329–334. DOI: http://dx.doi.org/10.16/mmwr.mm6612a4.
El uso de nombres de marcas y fuentes comerciales se utiliza solamente para efectos de identificación y no constituye aval alguno por parte del Departamento de Salud y Servicios Humanos de los EE. UU.
Las referencias de sitios en Internet que no son de los CDC se ofrecen como un servicio a los lectores del MMWR y no constituyen ni implican el aval de estas organizaciones o sus programas por parte de los CDC o del Departamento de Salud y Servicios Humanos de los EE. UU. Los CDC no son responsables por el contenido de las páginas de estos sitios. Las direcciones URL enumeradas en el MMWR estaban actualizadas hasta la fecha de la publicación.
Todas las versiones HTML de los artículos del MMWR son generadas de pruebas finales a través de procesos automatizados. Esta conversión podría resultar en la traducción de caracteres o errores de formato en la versión HTML. Los usuarios deben remitirse a la versión en PDF (https://www.cdc.gov/mmwr) o a la copia original en papel del MMWR para obtener versiones para imprimir del texto, las cifras y las tablas oficiales.
Las preguntas o mensajes con respecto a errores en el formato deben dirigirse a mmwrq@cdc.gov.
Ayuda con los formatos de archivos:
¿Cómo se visualizan los diferentes formatos de archivos (PDF, DOC, PPT, MPEG) en este sitio?- Esta página fue revisada el 1 de agosto de 2017
- Esta página fue modificada el 1 de agosto de 2017
- Fuente del contenido:


 CompartirCompartir
CompartirCompartir