Preparación y vigilancia del virus del Zika, ciudad de Nueva York, 2015-2016
Semanal / 24 de junio de 2016 / 65(24)
Datos del artículo
Las vistas equivalen a las vistas de páginas más las descargas de PDFVistas:
Citas:
Métricas alternativas:
Detalles de la métricaEl 21 de junio del 2016, se dio a conocer este informe en línea como un adelanto del MMWR.
Christopher T. Lee, MD1,2; Neil M. Vora, MD3,4; Waheed Bajwa, PhD5; Lorraine Boyd, MD6; Scott Harper, MD3,4; Daniel Kass, MSPH5; Aileen Langston, MD6; Emily McGibbon, MPH3; Mario Merlino, MS, MPH5; Jennifer L. Rakeman, PhD7; Marisa Raphael, MPH8; Sally Slavinski, DVM3; Anthony Tran, DrPH7; Ricky Wong9; Jay K. Varma, MD3,10; Equipo de Respuesta al Zika de la Ciudad de Nueva York (ver las afiliaciones de los autores)
Ver la referencia bibliográfica sugeridaResumen
¿Qué se sabe sobre este tema?
El virus del Zika apareció en la Región de las Américas a principios del 2015 y comenzaron a detectarse casos importados en los Estados Unidos, incluida la Ciudad de Nueva York (NYC).
¿Qué información agrega este informe?
As of June 17, 2016, a total of 3 605 patients had been tested for Zika virus in NYC, 182 (5%) of which have been confirmed cases of Zika infection; 20 cases were in women who were pregnant at the time of diagnosis, and two cases of Guillain-Barré syndrome were diagnosed. La mayoría de los casos se diagnosticaron mediante la prueba de reacción en cadena de la polimerasa con transcriptasa inversa. La presencia de un vector del mosquito Aedes potencialmente competente en la ciudad de Nueva York requiere de la respuesta de todo el departamento de salud para identificar y responder a la posible transmisión local del virus del Zika, incluida la vigilancia centinela y un mejor control de los mosquitos.
¿Cuáles son las consecuencias para la práctica de salud pública?
En la ciudad de Nueva York, las mujeres embarazadas y las personas con una enfermedad similar al zika, que han estado en áreas afectadas por este virus, deberían hacerse las pruebas de detección de la infección por el virus del Zika. Los proveedores deberían ofrecer información actualizada sobre el riesgo de defectos congénitos para que las pacientes embarazadas puedan tomar decisiones informadas respecto a sus opciones durante el embarazo. La preparación para la transmisión local del virus del Zika implica una infraestructura de respuesta de emergencia sólida, mensajes de salud pública específicos, estrategias de vigilancia de seres humanos y el medio ambiente, y una respuesta epidemiológica, clínica y ambiental integrada.
Zika virus has rapidly spread through the World Health Organization’s Region of the Americas since being identified in Brazil in early 2015. La infección por el virus del Zika, que se transmite principalmente a través de la picadura de mosquitos de la especie Aedes que estén infectados, durante el embarazo puede ocasionar aborto espontáneo y defectos congénitos, incluida la microcefalia (1,2). La ciudad de Nueva York alberga a una gran cantidad de personas que viajan de manera frecuente a áreas con transmisión activa del virus del Zika, incluidos los inmigrantes de estas áreas. En noviembre del 2015, el Departamento de Salud e Higiene Mental (DOHMH, por sus siglas en inglés) de la ciudad de Nueva York comenzó a elaborar e implementar planes para controlar el virus del Zika, y el 1 de febrero del 2016 activó su Sistema de Comando de Incidentes. Entre el 1 de enero y el 17 de junio del 2016, el DOHMH coordinó las pruebas de diagnóstico de 3 605 personas con exposición asociada a viajes, 182 (5%) de las cuales dieron positivo para la infección por el virus del Zika. Veinte (11%) pacientes con infección confirmada estaban embarazadas al momento del diagnóstico. In addition, two cases of Zika virus-associated Guillain-Barré syndrome were diagnosed. DOHMH’s response has focused on 1) identifying and diagnosing suspected cases; 2) educating the public and medical providers about Zika virus risks, transmission, and prevention strategies, particularly in areas with large populations of immigrants from areas with ongoing Zika virus transmission; 3) monitoring pregnant women with Zika virus infection and their fetuses and infants; 4) detecting local mosquito-borne transmission through both human and mosquito surveillance; and 5) modifying existing Culex mosquito control measures by targeting Aedes species of mosquitoes through the use of larvicides and adulticides.
Pruebas para el virus del Zika y vigilancia epidemiológica actuales
Because commercial testing for Zika virus only recently became available, DOHMH coordinated diagnostic testing with health care providers and public health laboratories, particularly DOHMH’s Public Health Laboratory and the New York State Department of Health Wadsworth Center. El proceso de pruebas ha ido variando a medida que evolucionaban las directrices de los CDC sobre quiénes deberían hacerse las pruebas y se ampliaba la capacidad para las pruebas. En un principio, los epidemiólogos analizaron las solicitudes de pruebas para el virus del Zika de todos los proveedores de atención médica (conforme a las recomendaciones para las pruebas de los CDC) teniendo en cuenta la presencia de síntomas compatibles e historiales de viajes previos a la autorización de las pruebas (3).
El 4 de febrero del 2016, los criterios de prueba* del estado de Nueva York se ampliaron para incluir a las mujeres embarazadas asintomáticas que viajaron a un área afectada en algún momento durante el embarazo. Esto dio como resultado un aumento en la cantidad de especímenes de pacientes que debían enviarse para hacer la prueba de reacción en cadena de la polimerasa con transcriptasa inversa (RT-PCR) y la prueba serológica a partir de una media de siete por día entre el 21 de enero y el 3 de febrero a 52 por día entre el 4 y el 17 de febrero. A raíz de este aumento en el volumen de solicitudes, el 12 de febrero el DOHMH eliminó el requisito de autorización de un epidemiólogo y permitió que los proveedores enviaran los especímenes directamente al laboratorio de salud pública. No obstante, debido a la subsiguiente recepción de una enorme cantidad de especímenes mal etiquetados, manipulados indebidamente o procesados incorrectamente; con formularios de laboratorio incompletos o faltantes; o provenientes de pacientes que no cumplían con los requisitos para las pruebas, el requisito de autorización previa se restableció el 21 de marzo.
Para poder manejar la gran cantidad de solicitudes de pruebas y asegurar el procesamiento adecuado de los especímenes, el DOHMH estableció rápidamente un Centro de Atención Telefónica sobre Pruebas para el zika usando el personal, los equipos, el software y el espacio físico que había sido utilizado por el programa de monitoreo activo del Ébola en la ciudad de Nueva York (4). El centro de atención telefónica clasifica las llamadas y aprueba las solicitudes de pruebas de proveedores; completa y envía por fax a los proveedores los formularios de los laboratorios que deben ir junto con el espécimen; y coordina, cuando es necesario, el transporte de los especímenes al laboratorio de salud pública a través de un transportista comercial.
Entre el 1 de enero y el 17 de junio del 2016, el DOHMH coordinó las pruebas de diagnóstico de 3 605 personas en el laboratorio de salud pública, el Centro Wadsworth y los CDC. Entre todas las personas analizadas, 3 319 (92.1%) se hicieron la prueba RT-PCR para el zika y 3 305 (91.7%), la prueba serológica, que incluía el ensayo de inmunoadsorción enzimática (ELISA) de captura de antígeno de inmunoglobulina M (IgM) (MAC-ELISA) y, en algunos pacientes, la prueba de neutralización por reducción de placas (PRNT). A total of 182 (5%) confirmed cases of Zika virus infection were identified, based on positive results of urine or serum RT-PCR or serologic† testing. La mayoría de los casos se confirmó con los resultados en la prueba RT-PCR en orina (Tabla). Entre todos los casos confirmados, 20 pacientes (11%) estaban embarazadas al momento del diagnóstico y nueve de ellas tenían síntomas compatibles con la enfermedad por el virus del Zika. Se diagnosticaron dos casos de Síndrome de Guillain-Barré asociados al virus del Zika. Según la prueba PRNT, otros 27 pacientes (0.7% de las personas analizadas) mostraron haber tenido una infección reciente por un flavivirus no especificado. Todos los casos confirmados ocurrieron en personas que habían estado en un área con transmisión actual del virus del Zika.
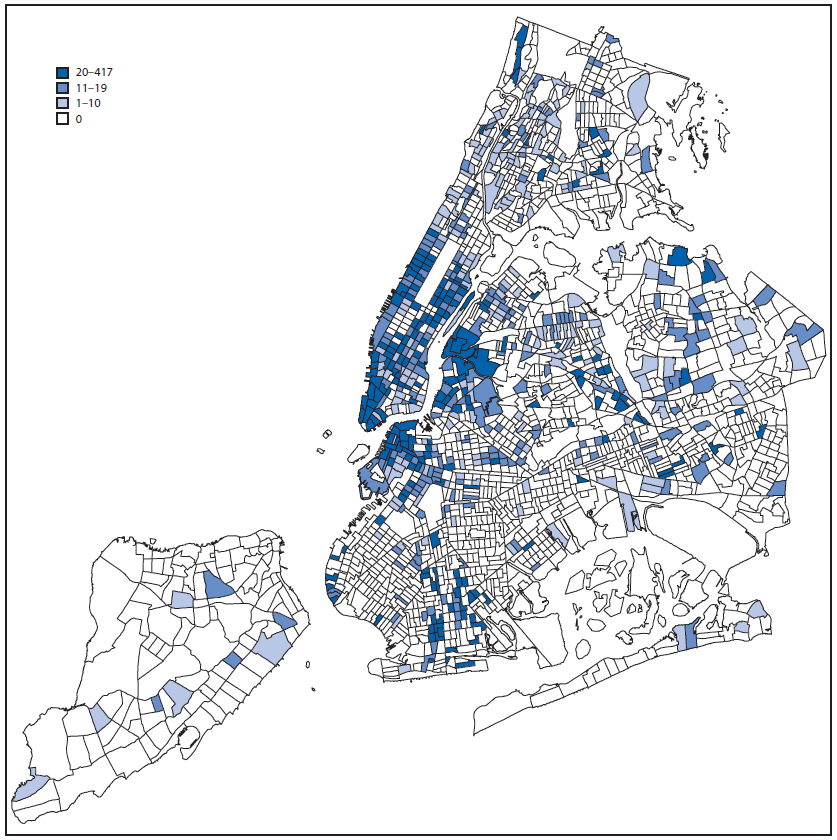
A fin de analizar si la disponibilidad de pruebas está por debajo del mínimo con base en el lugar de residencia, el 1 de marzo, el DOHMH utilizó los datos del censo de la comunidad estadounidense de 2010-2014§ para observar 1) la cantidad de personas que viven en la ciudad de Nueva York y que nacieron en México, el Caribe, América Central u otros países de América de Sur con transmisión activa del virus del Zika (figura 1), puesto que estas personas pueden viajar con frecuencia a áreas con transmisión activa del virus del Zika; y 2) los índices de pruebas para el virus del Zika entre las mujeres de 15 a 44 entre enero y febrero del 2016 (figura 2). Este mapeo reveló poca correspondencia entre las zonas de censo con altos índices de pruebas para el virus del Zika y las zonas de censo con gran cantidad de inmigrantes de países con transmisión actual del virus del Zika. Los índices de pruebas más altos entre las mujeres de 15 a 44 años (104 por cada 100 000 habitantes) se registraron en las zonas de censo en el cuartil con menor cantidad de inmigrantes de estos países; mientras que los índices de pruebas más bajos (29 por cada 100 000 habitantes) se registraron en las zonas de censo en el cuartil con mayor cantidad de inmigrantes de países con transmisión actual del virus del Zika. Para abordar esta aparente disparidad demográfica en las pruebas, el personal del DOHMH distribuyó materiales educativos en inglés, español y en otros 10 idiomas entre los consultorios de 170 proveedores de atención médica en áreas con mayor cantidad de inmigrantes. Para educar al público, el DOHMH respondió miles de consultas de los medios, incluidas 25 entrevistas personales con los medios hispanohablentes; distribuyó alrededor de 10 000 tarjetas con información sobre las pruebas para el zika en toda la ciudad y aproximadamente 6 000 folletos de advertencia para viajeros dirigidos a las mujeres embarazadas; y realizó alrededor de 100 presentaciones en reuniones sociales, comunitarias y religiosas en toda la ciudad sobre la prevención de las picaduras de mosquitos. Entre abril y mayo del 2016, el índice de pruebas entre las mujeres de 15 a 44 años aumentó en las zonas de censo con los cuartiles con mayor cantidad de inmigrantes (65 por cada 100 000 habitantes) y disminuyó en las zonas de censo con los cuartiles con menor cantidad de inmigrantes (40 por cada 100 000 habitantes).
Los epidemiólogos del DOHMH, junto con sus proveedores, hacen un seguimiento de las mujeres embarazadas con infección por el virus del Zika confirmada o con resultados no concluyentes en la prueba durante todo su embarazo; y el DOHMH controla a los bebés nacidos de estas mujeres durante los primeros 12 meses de vida. A mediados de abril, el DOHMH convocó a una reunión con los nueve centros perinatales regionales de la ciudad para repasar las directrices provisionales del DOHMH y solicitar que se mejore la preparación y respuesta al zika en la ciudad de Nueva York.
Vigilancia para detectar la transmisión local
Durante la temporada con el mayor índice de picaduras de mosquitos en la ciudad de Nueva York (julio a septiembre), el DOHMH implementará un sistema de vigilancia centinela para detectar los casos en seres humanos de transmisión local del virus del Zika a través de los mosquitos. El DOHMH ha seleccionado 21 clínicas de atención primaria y departamentos de emergencia como sitios centinela en los cinco distritos de la ciudad de Nueva York, priorizando las áreas con enormes poblaciones de inmigrantes de países con transmisión actual del virus del Zika y las áreas donde se han registrado casos de pacientes con otras infecciones transmitidas por los mosquitos asociadas a los viajes, incluido chikunguña y dengue. Un presunto caso de enfermedad por el virus del Zika adquirida a nivel local se definirá como una enfermedad que incluye fiebre, sarpullido maculopapular y artralgia o conjuntivitis y que aparece en una persona de >;5 años sin historial de viajes a áreas afectadas por el zika en las últimas 4 semanas. Los casos presuntos se informarán al DOHMH, y se tomarán especímenes de orina para hacer la prueba RT-PCR. Un caso de enfermedad por el virus del Zika confirmado en un sitio centinela desencadenará una investigación epidemiológica para descartar otras fuentes de exposición (p. ej., transmisión sexual o donación de sangre) y confirmar la transmisión local.
Los métodos adicionales para detectar la transmisión local incluyen: preguntar a los casos presuntos o confirmados si algún miembro del núcleo familiar que no haya viajado manifestó síntomas similares y solicitar a los médicos que reconozcan e informen grupos de personas con una enfermedad cuyos síntomas sean similares a los del zika, pero que no hayan viajado a áreas con transmisión del virus del Zika conocida. La confirmación de la transmisión local a través de vectores también desencadenaría una respuesta ambiental, que incluye vigilancia mejorada de los mosquitos y estrategias de control de fuentes de mosquitos para eliminar los sitios de reproducción.
El DOHMH amplió su programa de vigilancia de mosquitos que transmiten el virus del Nilo Occidental, el cual se centra en los mosquitos de la especie Culex, para incluir los mosquitos de la especie Aedes. El DOHMH agregó 60 trampas optimizadas para capturar mosquitos Aedes, y así duplicó la cantidad de sitios de captura. La colocación de las trampas nuevas se basa en la ubicación histórica de los mosquitos Aedes y en las características ambientales naturales y artificiales para permitir la interpolación de las poblaciones de Aedes en las áreas donde no hay trampas. Los mosquitos se capturan, se identifican por especie y se someten a pruebas RT-PCR para detectar el virus del Zika en el laboratorio de salud pública.
Control de mosquitos mejorado
Debido al potencial conocido de los mosquitos Aedes de transmistir el virus del Zika entre los seres humanos, la cuantiosa cantidad anticipada de casos importados en seres humanos en la ciudad de Nueva York y el lapso temporal entre la viremia y el diagnóstico de la enfermedad en un paciente infectado, el DOHMH está ampliando su programa de control de mosquitos, el control de las fuentes en particular, y el control de larvas y mosquitos adultos. Mientras que el programa de control del virus del Nilo Occidental se vale de la ubicación y la densidad poblacional de mosquitos Culex infectados con el virus del Nilo Occidental para guiar las iniciativas de control de los mosquitos, el programa de control del virus del Zika trata a los mosquitos de la especie Aedes como una amenaza de salud pública independientemente del estado de infección, con la aplicación de larvicidas y adulticidas calibrada conforme a los datos de vigilancia de los mosquitos.
La fumigación aérea de larvicidas sobre pantanos no habitados y ciénagas de agua dulce comenzó durante la semana del 9 de mayo. La aplicación de larvicida para llegar a cuencas se hará cuatro veces durante la temporada de mosquitos. Mientras los mosquitos de la especie Aedes ascienden a una cantidad significativa (promedio de 25 mosquitos por trampa por día, sujeto a reconsideración con base en los resultados de la vigilancia), el DOHMH utilizará camiones para hacer una fumigación con concentraciones muy bajas de larvicida¶ y adulticidas químicos en las áreas residenciales. Los inspectores del DOHMH identificarán los posibles sitios de reproducción de mosquitos en la ciudad y trabajarán en equipo con las comunidades para aumentar la concientización sobre la necesidad de eliminar las fuentes de agua estancada en las zonas residenciales.
Discusión
En los EE. UU., los casos de enfermedad por el virus del Zika han ocurrido después de un viaje a áreas afectadas y por transmisión sexual (5,6). Las áreas con casos importados de enfermedad por el virus del Zika y con mosquitos de la especie Aedes en circulación corren mayor riesgo de transmisión del virus del Zika a través de mosquitos. Si bien los mosquitos de la especie Aedes aegypti nunca se han detectado en la ciudad de Nueva York, los CDC estiman un posible alcance al norte de la ciudad de Nueva York, y una especie relacionada, Ae. albopictus, está presente en la ciudad de Nueva York, la cual es un posible vector del virus del Zika (7).
La activación del Sistema de Comando de Incidentes en la ciudad de Nueva York permitió la rápida movilización de 328 miembros del personal del DOHMH designados previamente para mejorar la vigilancia de los mosquitos y los seres humanos, la concientización pública y de los proveedores, y el control de vectores. Todos los empleados del DOHMH tienen que desempeñar, dentro de los requisitos obligatorios del empleo, funciones relacionadas con la respuesta de emergencia, las cuales están incluidas oficialmente en las descripciones, y completan capacitaciones periódicas para determinados cargos en el Sistema de Comando de Incidentes, independientemente del tipo de emergencia. La respuesta del DOHMH al zika depende de las capacidades para emergencias que se crearon por primera vez en 1999, para responder al virus del Nilo Occidental, y se ampliaron considerablemente en la respuesta a la emergencia de Ébola en 2014-2015, que involucró epidemiólogos, microbiólogos, trabajadores de asistencia social, especialistas en preparación para emergencias, y equipos y suministros financiados por la ciudad, el estado y el país.
El DOHMH ha trabajado directamente con los proveedores de atención médica y el público en general para aumentar la concientización sobre los riesgos del virus del virus del Zika, las estrategias de prevención y las recomendaciones para las pruebas. Los proveedores de atención médica deberían ofrecer información actualizada sobre el riesgo de defectos congénitos para que las pacientes embarazadas puedan tomar decisiones informadas respecto a sus opciones durante el embarazo. El DOHMH ha aportado recursos importantes con el fin de ampliar el acceso a las pruebas de personas en riesgo de infección por el virus del Zika al establecer un Centro de Atención Telefónica sobre las Pruebas para el zika y usar un análisis geoespacial para identificar los vecindarios donde la disponibilidad de pruebas esté por debajo del mínimo, con base en las características demográficas. La ciudad de Nueva York ha invertido bastante en ampliar la capacidad de pruebas para el virus del Zika, lo que le permite al laboratorio de salud pública recibir y procesar cientos de especímenes por día; no obstante, la capacidad de prueba podría no ser suficiente para cubrir la demanda ante la posible transmisión sostenida del virus del Zika en los EE. UU. En caso de que haya transmisión local a través de mosquitos, los recursos de laboratorio de salud pública quizás necesiten priorizar las pruebas entre ciertos grupos, incluidas las mujeres embarazadas y los pacientes con Síndrome de Guillain-Barré. En caso de que la demanda de pruebas supere la capacidad y el DOHMH de la ciudad de Nueva York no pueda entregar los resultados dentro de 2 semanas, la ciudad de Nueva York colaborará con el Centro Wadsworth y los CDC para facilitar las pruebas. La colaboración entre la agencia de salud pública y los socios externos podría acelerar la disponibilidad de pruebas clínicas de ácido nucleico y serológicas en los laboratorios clínicos comerciales.
A excepción de presuntos casos de infección congénita o transmitida sexualmente por el virus del Zika, las pruebas en la ciudad de Nueva York están limitadas en este momento a las personas que han estado en un área con transmisión actual del virus del Zika, lo que excluye la detección de casos adquiridos a partir de la picadura de un mosquito local. La implementación de la vigilancia centinela, por parte del DOHMH, de la infección por el virus del Zika en personas con una enfermedad compatible clínicamente y sin historial de viaje a un área con transmisión actual de virus del Zika permitirá la rápida identificación de enfermedad por el virus del Zika transmitida a nivel local. A pesar de la ausencia actual de transmisión local a través de los mosquitos o de mosquitos infectados con el virus del Zika, un mayor control de las fuentes y de los larvicidas y adulticidas aplicados contra los mosquitos Aedes podría reducir la probabilidad de transmisión local. Se podrían considerar enfoques similares en otras jurisdicciones que son propensas a tener grandes cantidades de casos importados de enfermedad por el virus del Zika en seres humanos y posibles vectores de zika.
Equipo de respuesta al zika de la ciudad de Nueva York
Bisrat Abraham, MD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Joel Ackelsberg, MD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Mike Antwi, MD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Sharon Balter, MD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Jennifer Baumgartner, MSPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Isaac Benowitz, MD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York, Servicio de Inteligencia Epidemiológica, CDC; Marie Antoinette Bernard, MD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Angelica Bocour, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Christine Borges, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Joseph Burzynski, MD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; James E. Cone, MD, División de Epidemiología, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Alexander Davidson, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Paula Del Rosso, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Catherine Dentinger, FNP, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York, Oficina de Preparación y Respuesta de Salud Pública, CDC; Bisram Deocharan, PhD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Marie Dorsinville, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Peter Ephross, MA, División de Epidemiología, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Ifeoma Ezeoke, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Anne Fine, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Ana Maria Fireteanu, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Jie Fu, PhD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Sharon K. Greene, PhD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Scott Hughes, PhD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Maryam Iqbal, MS, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Jasmine Jacobs-Wingo, MPH, Oficina de Preparación y Respuesta de Salud Pública, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York, Oficina de Preparación y Respuesta de Salud Pública, CDC; Kimberly Johnson, MS, División de Salud Ambiental, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Lucretia Jones, DrPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Hannah T. Jordan, MD, División de Epidemiología, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Fabienne Laraque, MD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Marcelle Layton, MD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; David Lee, MPH, MBA, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Ellen Lee, MD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Kristen Lee, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Dakai Liu, PhD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; David E. Lucero, PhD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Michelle Macaraig, DrPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Natasha McIntosh, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Paul McNamee, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Julie Myers, MD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Stephanie Ngai, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Pete Papadopolous, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Hilary Parton, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Eric Peterson, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Carolina Pichardo, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Robert Pirillo, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Celia Quinn, MD, Oficina de Preparación y Respuesta de Salud Pública, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York, Oficina de Preparación y Respuesta de Salud Pública, CDC; Vasudha Reddy, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Alhaji Saffa, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Altaf Shaikh, MS, División de Informática y Tecnología de la Información, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Alaina Stoute, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Anna Tate, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Brian Toro, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Olivia C. Tran, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Elaine Vernetti, MD, Oficina de Preparación y Respuesta de Salud Pública, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Don Weiss, MD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Emily Westheimer, MSc, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Eliza Wilson, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Ann Winters, MD, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Marie Wong, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Winfred Y. Wu, MD, División de Prevención y Atención Primaria, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; David Yang, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Mohammad Younis, MPA, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; Janette Yung, MPH, División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York
Autor responsable de la correspondencia: Christopher Lee, klq5@cdc.gov, 347-396-4070.
1División de Epidemiología, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; 2Servicio de Inteligencia Epidemiológica, CDC; 3División de Control de Enfermedades, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; 4Oficina de Preparación y Respuesta de Salud Pública, CDC; 5División de de Salud Ambiental, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; 6División de la Salud de la Familia y el Niño, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; 7Laboratorio de Salud Pública, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; 8Oficina de Preparación y Respuesta para Emergencias, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; 9Oficina de Asuntos Externos, Departamento de Salud e Higiene Mental de la Ciudad de Nueva York; 10Centro Nacional de Enfermedades Infecciosas Emergentes y Zoonóticas, CDC.
Referencias
- Organización Panamericana de la Salud. Epidemiological alert: neurological syndrome, congenital malformations, and Zika virus infection. Implications for public health in the Americas. Washington, DC: Organización Mundial de la Salud, Organización Panamericana de la Salud; 2015. http://www.paho.org/hq/index.php?option=com_docman&task=doc_download&Itemid=&gid=32405
- Rasmussen SA, Jamieson DJ, Honein MA, Petersen LR. Zika virus and birth defects-reviewing the evidence for causality. N Engl J Med 2016;374:1981-7. CrossRef PubMed
- Petersen EE, Staples JE, Meaney-Delman D, et al. Interim guidelines for pregnant women during a Zika virus outbreak-United States, 2016. MMWR Morb Mortal Wkly Rep 2016;65:30-3. CrossRef PubMed
- Millman AJ, Chamany S, Guthartz S, et al. Active monitoring of travelers arriving from Ebola-affected countries-New York City, October 2014-April 2015. MMWR Morb Mortal Wkly Rep 2016;65:51-4. CrossRef PubMed
- Armstrong P, Hennessey M, Adams M, et al. Travel-associated Zika virus disease cases among U.S. residents-United States, January 2015-February 2016. MMWR Morb Mortal Wkly Rep 2016;65:286-9. CrossRef PubMed
- Oster AM, Russell K, Stryker JE, et al. Update: interim guidance for prevention of sexual transmission of Zika virus-United States, 2016. MMWR Morb Mortal Wkly Rep 2016;65:323-5. CrossRef PubMed
- Wong PS, Li MZ, Chong CS, Ng LC, Tan CH. Aedes (Stegomyia) albopictus (Skuse): a potential vector of Zika virus in Singapore. PLoS Negl Trop Dis 2013;7:e2348. CrossRef PubMed
* https://www.health.ny.gov/diseases/zika_virus/docs/2016-02-4_notification.pdf.
† Resultado positivo en el ensayo de inmunoadsorción enzimática del anticuerpo IgM de captura (MAC-ELISA) con confirmación mediante la prueba de neutralización por reducción de placas (PRNT).
§https://www.census.gov/programs-surveys/acs/data.html.
¶ Según la Agencia de Protección Ambiental, los insecticidas biorracionales se diferencian de los insecticidas convencionales por presentar un mecanismo de acción no tóxico, volumen de uso bajo, especificidad de especies objetivo y origen natural. Más información disponible en http://nepis.epa.gov/Exe/ZyPDF.cgi/9101DPEI.PDF?Dockey=9101DPEI.PDF.
 TABLA. Resultados de las pruebas de laboratorio de 182 casos confirmados de enfermedad por el virus del Zika, por tipo de prueba - Ciudad de Nueva York, 1 de enero al 17 de junio del 2016
TABLA. Resultados de las pruebas de laboratorio de 182 casos confirmados de enfermedad por el virus del Zika, por tipo de prueba - Ciudad de Nueva York, 1 de enero al 17 de junio del 2016
| Prueba de laboratorio | Casos confirmados n.° (%) |
|---|---|
| RT-PCR (total) | 178 (97.8) |
| RT-PCR en suero y orina | 25 (13.7) |
| RT-PCR en orina solamente | 117 (64.3) |
| RT-PCR en suero solamente | 36 (19.8) |
| Serología solamente* | 4 (2.2) |
Abreviatura: RT-PCR = reacción en cadena de la polimerasa con transcriptasa inversa.
* Resultado positivo en el ensayo de inmunoadsorción enzimática con captura de anticuerpo inmunoglobulina M (MAC-ELISA) con confirmación mediante la prueba de neutralización por reducción de placas (PRNT).
 FIGURA 1. Número de personas nacidas en México, el Caribe, América Central y en países de América del Sur con transmisión activa del virus del Zika, por zona de residencia según el censo de los EE. UU. Ciudad de Nueva york, enero y febrero del 2016
FIGURA 1. Número de personas nacidas en México, el Caribe, América Central y en países de América del Sur con transmisión activa del virus del Zika, por zona de residencia según el censo de los EE. UU. Ciudad de Nueva york, enero y febrero del 2016
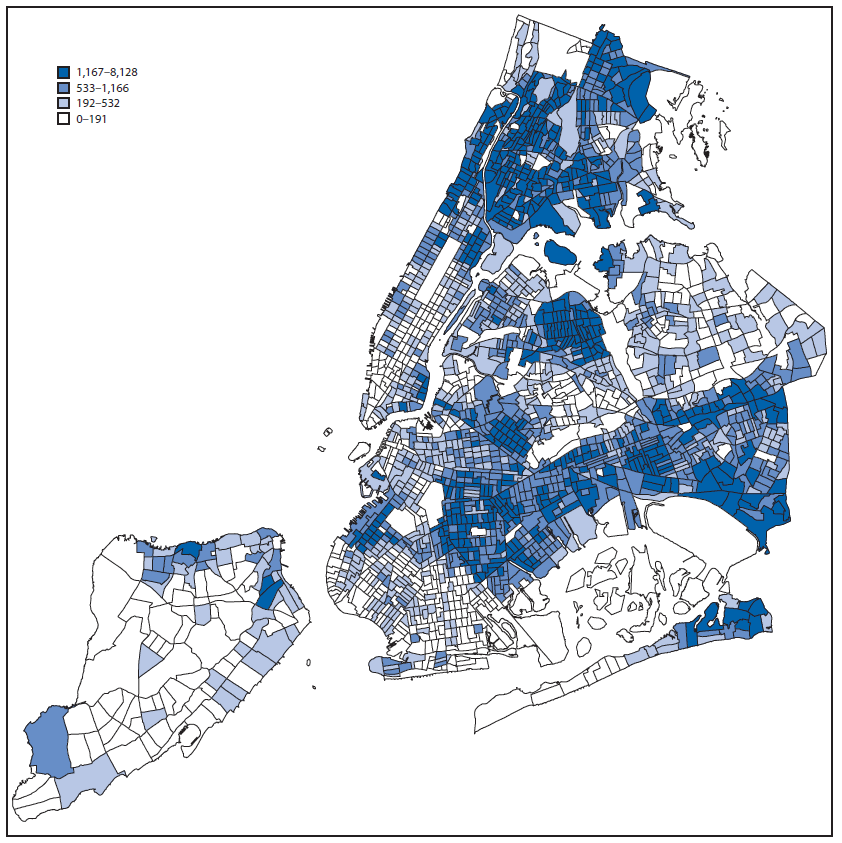
 FIGURA 2. Índice de pruebas para el virus del Zika por cada 10 000 mujeres de 15 a 44 años, por zona de residencia según el censo de los EE. UU. - Ciudad de Nueva York, enero y febrero del 2016
FIGURA 2. Índice de pruebas para el virus del Zika por cada 10 000 mujeres de 15 a 44 años, por zona de residencia según el censo de los EE. UU. - Ciudad de Nueva York, enero y febrero del 2016
Cita sugerida para este artículo: Lee CT, Vora NM, Bajwa W, et al. Zika Virus Surveillance and Preparedness - New York City, 2015-2016. MMWR Morb Mortal Wkly Rep 2016;65. DOI: http://dx.doi.org/10.16/mmwr.mm6524e3.
El uso de nombres de marcas y fuentes comerciales se utiliza solamente para efectos de identificación y no constituye aval alguno por parte del Departamento de Salud y Servicios Humanos de los EE. UU.
Las referencias de sitios en Internet que no son de los CDC se ofrecen como un servicio a los lectores del MMWR y no constituyen ni implican el aval de estas organizaciones o sus programas por parte de los CDC o del Departamento de Salud y Servicios Humanos de los EE. UU. Los CDC no son responsables por el contenido de las páginas de estos sitios. Las direcciones URL enumeradas en el MMWR estaban actualizadas hasta la fecha de la publicación.
Todas las versiones HTML de los artículos del MMWR son generadas de pruebas finales a través de procesos automatizados. Esta conversión podría resultar en la traducción de caracteres o errores de formato en la versión HTML. Los usuarios deben remitirse a la versión en PDF (https://www.cdc.gov/mmwr) o a la copia original en papel del MMWR para obtener versiones para imprimir del texto, las cifras y las tablas oficiales.
Las preguntas o mensajes con respecto a errores en el formato deben dirigirse a mmwrq@cdc.gov.
Ayuda con los formatos de archivos:
¿Cómo se visualizan los diferentes formatos de archivos (PDF, DOC, PPT, MPEG) en este sitio?- Esta página fue revisada el 29 de agosto de 2017
- Esta página fue modificada el 29 de agosto de 2017
- Fuente del contenido:


 CompartirCompartir
CompartirCompartir